L’histoire se passe dans un camping du Texas. Une femme de 71 ans, jusque-là en bonne santé, souffre de graves symptômes neurologiques : fièvre, maux de tête, altération de la conscience. Quatre jours auparavant, pour se rincer le nez, elle a utilisé à plusieurs reprises un dispositif d’irrigation nasale rempli avec de l’eau potable du robinet, non bouillie, provenant de son camping-car. Son état s’est rapidement aggravé avec apparition de convulsions. Elle est décédée huit jours plus tard.
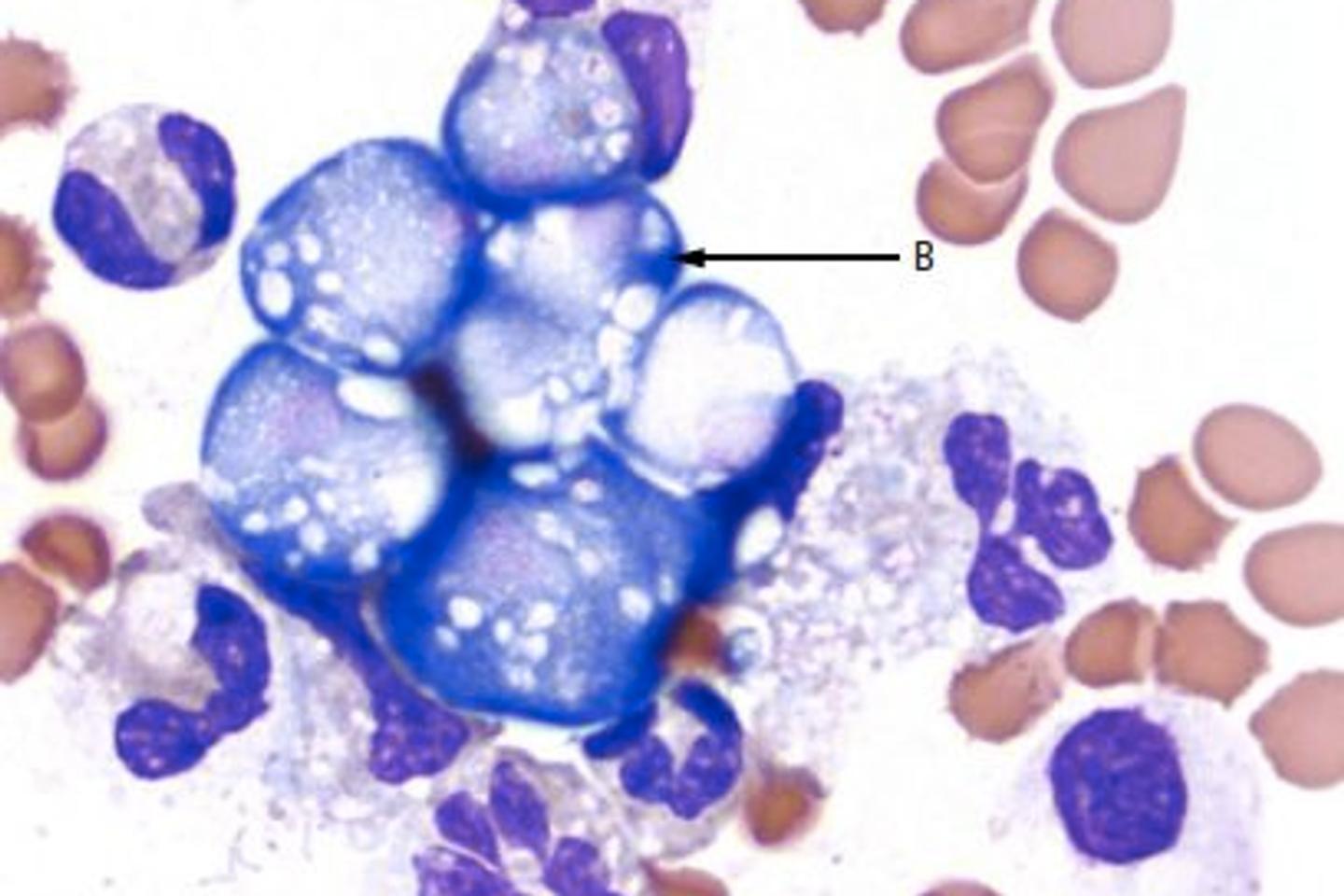
Cette femme a succombé à une infection du système nerveux central par une amibe, Naegleria fowleri. L’analyse du liquide céphalorachidien, recueilli par ponction lombaire, a confirmé la
présence de cette amibe.
Naegleria fowleri, une amibe qui aime la chaleur
Les amibes, qui sont des organismes infectieux unicellulaires vivant dans la terre ou l’eau, se déplacent en émettant des prolongements cytoplasmiques appelés pseudopodes.
Naegleria fowleri doit son nom à Malcom Fowler qui a décrit cette maladie en Australie en 1965. Cette amibe est dite libre car elle est capable de mener une vie autonome dans l’environnement. Si elle atteint le cerveau, elle peut causer une infection mortelle, appelée méningo-encéphalite amibienne primaire (MEAP). Des 47 espèces de Naegleria identifiées à ce jour, seule Naegleria fowleri est responsable de la MEAP.
Cette amibe est thermophile : elle a la capacité de tolérer des températures se situant entre 18 et 45 °C, avec un optimum situé entre 35 et 46 °C. Elle peut survivre à plus de 50 à 60 °C pendant de courtes périodes. Par ailleurs, il a été montré que N. fowleri peut supporter une large gamme de pH, compris entre 2 et 12 (très acide à fortement alcalin).
Au cours de son cycle de vie, cette amibe peut revêtir trois formes : trophozoïte (forme active et mobile), flagellée (dotée de longs flagelles) et kystique (l’amibe s’entourant d’une enveloppe protectrice qui lui permet de survivre en attendant de meilleures conditions). Elle a donc la capacité remarquable de s’adapter en permanence à son environnement, en passant d’une forme à l’autre selon les circonstances.
N. fowleri est présente dans les sols humides et dans l’eau. Sa distribution géographique est mondiale. Cette amibe a été isolée dans des milieux aquatiques chauffés, naturels ou artificiels, tels que des lacs, des rivières, des mares, des étangs ou des sources d’eau chaude. On l’a aussi trouvée dans les réservoirs d’eau, l’eau du robinet, des eaux chaudes émanant d’usines ou de centrales électriques, ainsi que dans des installations de loisirs insuffisamment chlorées (piscines, pataugeoires, parcs de surf).
L’amibe migre dans cerveau via le nerf olfactif
Naegleria fowleri est capable d’infecter le système nerveux central en y pénétrant par les voies nasales. L’infection aiguë chez l’être humain se développe lorsque de l’eau contenant l’amibe est violemment inhalée dans les voies nasales supérieures lors du bain, de la baignade ou d’autres activités récréatives.
N. fowleri détruit les neurones, ce qui explique qu’on la surnomme « amibe mangeuse de cerveau ». Cette expression illustre le fait que les enzymes et les toxines produites par ce parasite participent activement à la destruction, littéralement à la « digestion », du tissu cérébral.
Plus précisément, les amibes sont aspirées dans le nez et migrent, après fixation sur la muqueuse nasale, pour atteindre la lame criblée de l’os ethmoïde, située à la base du crâne. Cette structure osseuse, perforée de multiples trous minuscules, est traversée par les filets nerveux des voies olfactives qui se réunissent pour former le bulbe olfactif. N. fowleri atteint ensuite le cerveau, causant des dommages importants dans le lobe frontal.
Biofilms
Revenons au cas de cette patiente septuagénaire rapporté dans le bulletin épidémiologique hebdomadaire (MMWR) des Centres de contrôle des maladies d’Atlanta (CDC, Georgie, États-Unis), en date du 29 mai 2025.
Les analyses effectuées par les services des CDC ont montré que les faibles niveaux de chlore total et de monochloramine (désinfectant) dans le réseau municipal du camping ont pu favoriser la formation de biofilms, c’est-à-dire de fines couches d’amibes qui s’agrègent et adhèrent à des surfaces en contact prolongé avec l’eau, comme l’intérieur de canalisations, de réservoirs ou de tuyaux d’un camping- car.
Un biofilm peut se former lorsque l’eau stagne ou que le produit désinfectant vient à manquer, favorisant alors la prolifération de micro-organismes. Les biofilms permettent en outre l’augmentation de la population bactérienne qui sert de ressource nutritive aux amibes libres, fournissant à la fois des nutriments aux amibes et une protection contre les désinfectants.
Dans le cas de la septuagénaire rapporté par le MMWR, l’irrigation nasale avec de l’eau du robinet demeure la voie de contamination présumée compte tenu, au moment des prélèvements, de la qualité préoccupante de l’eau du réseau municipal du camping et de celle du robinet du camping-car. Les bactériologistes n’ont cependant pas isolé N. fowleri dans les échantillons d’eau recueillis. Cette absence pourrait s’expliquer par le délai de 23 jours entre l’utilisation de l’eau pour l’irrigation nasale et les prélèvements et le fait que les conditions environnementales n’étaient pas forcément identiques à celles qui prévalaient au moment de l’infection.
« Ce cas illustre l’importance de maintenir une bonne qualité de l’eau dans les camping-cars et de veiller au respect des normes réglementaires par les réseaux d’eau municipaux », déclarent Olivia Smith et ses collègues des services sanitaires du Texas et des CDC.
Un enfant de 16 mois qui barbotait dans une pataugeoire
En mars 2025, soit deux mois avant la publication de ce nouveau rapport des CDC, un autre cas d’infection mortelle à N. fowleri a été rapporté dans le MMWR (Morbidity and Mortality Weekly Report) des CDC. Il concerne un enfant de 16 mois qui jouait dans une pataugeoire. Dans cet espace de jeux aquatiques, l’eau est pulvérisée ou projetée sur les usagers, donc peu ou pas stagnante. Elle était cependant insuffisamment désinfectée.
Ce cas remonte au 1er septembre 2023. Ce jour-là, ce bébé, jusque-là en bonne santé, est hospitalisé dans un hôpital de l’Arkansas. Depuis trois jours, il présente de la fièvre, des vomissements, une baisse de l’appétit, une activité réduite, ainsi qu’une altération de son état de conscience.
Les premières analyses du liquide céphalorachidien (LCR) ne montrent rien d’anormal. De même, les mises en culture des prélèvements de sang et de LCR restent stériles après 24 heures. L’état clinique de l’enfant s’aggrave malheureusement rapidement, ce qui évoque une possible hypertension intracrânienne, complication classique d’une méningite.
Les médecins administrent aussitôt un traitement standard contre une méningite bactérienne et virale. L’enfant est admis en soins intensifs pédiatriques pour une prise en charge spécialisée. Une nouvelle ponction lombaire est réalisée, les premières analyses du LCR étant compatibles avec une méningite bactérienne.
Le surlendemain, le 3 septembre, l’examen du LCR finit par révéler la présence abondante de micro-organismes amibiens dont l’aspect morphologique évoque le genre Naegleria. C’est alors que la famille signale que le bébé a joué, les 26 et 27 août, soit deux à trois jours avant l’apparition des premiers symptômes, dans une pataugeoire et une piscine. L’état de l’enfant ne s’améliore pas, il décède le lendemain. Deux jours plus tard, le 6 septembre, la présence de N. fowleri dans le liquide céphalorachidien a été détectée par analyse PCR.
Désinfection insuffisante
De nombreuses infractions au code sanitaire ont été relevées concernant l’entretien de la pataugeoire : le pH dépassait 8,2 (valeur maximale détectée par le kit de surveillance), le système de chloration était hors service depuis environ un mois et aucun registre opérationnel quotidien n’était tenu. Une désinfection insuffisante, une mauvaise exploitation et une gestion défaillante sur le long terme ont donc favorisé la formation de biofilms. Dix jours après le décès, des amibes N. fowleri viables ont été détectées dans un échantillon d’eau du réservoir de la pataugeoire.
« Il s’agit du troisième cas de méningo-encéphalite amibienne primitive (MEAP) associé à une pataugeoire signalé aux États-Unis en quatre ans. Dans les trois autres cas, l’eau était également insuffisamment désinfectée », soulignent Theresa Dulski et ses collègues de l’université de l’Arkansas et des CDC. En 2020, 2021 et 2023, trois jeunes enfants sont décédés après avoir joué dans des pataugeoires.
Plusieurs cas de MEAP ont également été rapportés ces dernières années en lien avec une rivière artificielle à courant rapide, un centre de surf. En 2016, un adolescent est décédé après avoir fait du rafting dans une rivière artificielle en Caroline du Nord. En 2018, un homme de 29 ans adulte est mort après avoir nagé et surfé dans un centre de surf au Texas.
Une infection mortelle dans plus de 97 % des cas
La distribution des cas de MEAP est mondiale, les infections survenant dans les pays tempérés et tropicaux. Elles sont le plus souvent contractées durant la période estivale, de mai à septembre.
Les infections à Naegleria fowleri sont rares mais le plus souvent mortelles : sur les 164 cas recensés aux États-Unis entre 1962 et 2023, seuls quatre patients (2,4 %) ont survécu.
Un décès par MEAP a été décrit en avril 2008 en Guadeloupe. Ce cas concernait un jeune garçon âgé de 9 ans. Il s’était infecté lors d’une baignade dans un bassin d’eau douce. Très fréquenté, celui-ci est situé au pied du volcan la Soufrière et est alimenté par une eau d’origine géothermale dont la température est proche de 31°C.
Baignade dans des eaux douces pendant la saison chaude
La majorité des infections à N. fowleri surviennent après une exposition récréative à de l’eau douce, comme lors de baignades ou de plongeons dans des lacs, en été. Des cas de MEAP ont été signalés dans différentes régions du globe : États-Unis, Nouvelle-Zélande, Chine, Pakistan, République tchèque, Royaume-Uni, Thaïlande, Corée, Japon, Italie, Iran, Norvège, Turquie, Venezuela, Mexique, Costa Rica, Zambie, Australie, Taïwan, France, Belgique, Nigeria, Namibie, Nouvelle-Guinée, Afrique du Sud, Madagascar.
La méningo-encéphalite amibienne est une maladie rare, qui touche moins de 30 personnes par an aux États-Unis. L’âge de patients décrits dans la littérature est compris entre 11 jours et 75 ans.
La MEAP touche le plus souvent des garçons adolescents en bonne santé, durant les mois d’été. Cela dit, le patient le plus jeune connu à avoir été infecté par la MEAP est un nouveau-né. En 2020, des pédiatres turcs ont en effet rapporté le cas d’un nouveau-né de 11 jours ayant développé cette pathologie. Quatre jours avant l’apparition des symptômes, l’enfant avait été baigné, lors d’une journée d’été, dans de l’eau provenant d’un puits non chloré. Malgré le traitement, le nourrisson est décédé à l’âge de quatre mois.
Des symptômes peu spécifiques
La MEAP survient chez des enfants et jeunes adultes en bonne santé, ayant un système immunitaire fonctionnant normalement. Les symptômes apparaissent généralement entre 1 et 12 jours après l’exposition. Le diagnostic clinique de la méningo-encéphalite amibienne primitive (MEAP) est difficile, car les signes et symptômes précoces sont souvent peu spécifiques (fièvre, céphalées, vomissements). Ces signes cliniques, parfois avec raideur de la nuque et épilepsie, ainsi que les résultats de l’analyse du liquide céphalo-rachidien (LCR), peuvent laisser penser qu’il s’agit d’une méningite bactérienne ou virale.
La méningo-encéphalite amibienne primitive évolue rapidement, entraînant la destruction du tissu cérébral. Les bulbes olfactifs et le tissu du lobe frontal présentent de vastes zones de lésions nécrotiques et hémorragiques. S’y associent une inflammation cérébrale aiguë diffuse et un œdème cérébral important. Ce dernier provoque une augmentation de la pression intracrânienne qui peut conduire à un déplacement vers le bas du cervelet (engagement cérébelleux). Le cervelet, fortement comprimé, exerce une pression sur le tronc cérébral, une structure qui contrôle la respiration, la fréquence cardiaque et d’autres fonctions essentielles.
Le décès intervient dans un délai de 1 à 18 jours après le début des symptômes, le plus souvent après 5 jours.
La clé du diagnostic est la réalisation, en urgence, d’un examen du liquide céphalo-rachidien. N. fowleri peut être identifiée par visualisation directe au microscope ou après utilisation de colorants spéciaux pour mieux voir ces amibes. Des tests de confirmation, PCR ou d’autres utilisant des anticorps (immunohistochimie, immunofluorescence) sont disponibles dans des laboratoires spécialisés.
Un pathogène redoutable
Le pouvoir pathogène de Naegleria fowleri repose sur plusieurs caractéristiques. Cette amibe est dotée à sa surface d’une structure en forme de ventouse (food cup), qui lui permet d’aspirer puis digérer les tissus cérébraux. En outre, elle sécrète différentes molécules cytolytiques (des enzymes) qui entraînent la destruction du système nerveux central. L’infection par N. fowleri déclenche également une réponse immunitaire intense, elle-même responsable de lésions cérébrales. Par ailleurs, il apparaît que N. fowleri a développé des stratégies pour échapper aux défenses immunitaires de l’hôte. Cette amibe est notamment capable d’internaliser les anticorps fixés à sa surface, rendant la réponse immunitaire moins efficace.
Irrigation nasale avec une eau non stérile

La nage ou plongée dans des eaux douces chaudes n’est pas la seule occasion de s’infecter. Le rinçage nasal est récemment apparu comme un facteur de risque de survenue d’une méningo-encéphalite amibienne primitive.
Aux États-Unis, 4 cas ont été associés à une irrigation nasale avec de l’eau du robinet, utilisée à des fins sanitaires ou religieuses, et au moins 14 ont été rapportés dans d’autres pays.
Publiée en 2012, une étude américaine a rapporté les deux premiers cas mortels de MEAP associée à des rinçages nasaux à l’eau du robinet avec des pots neti. Ils sont survenus en Louisiane. L’un des patients, âgé de 28 ans, souffrait de sinusite allergique chronique et s’irriguait les sinus au moins une fois par jour avec un pot neti, en utilisant de l’eau du robinet à laquelle il ajoutait un sachet de sel. L’autre patient, une femme de 51 ans, avait des problèmes de sinus. Elle se rinçait les narines régulièrement pour se débarrasser de poussières.

En 2012, des médecins des îles Vierges des États-Unis ont documenté un cas fatal de méningo-encéphalite amibienne primitive. Il concernait un quadragénaire dont les seules expositions connues à de l’eau douce consistaient en l’utilisation d’eau du robinet pour les activités domestiques quotidiennes et pour des ablutions avec rinçage nasal qu’il effectuait plusieurs fois par jour avant la prière musulmane. L’eau utilisée provenait de deux sources non traitées : de l’eau souterraine issue d’un puits et de l’eau de pluie recueillie dans une citerne, toutes deux raccordées au système de plomberie de la maison.
En 2011, 13 cas de méningo-encéphalite amibienne primitive à N. fowleri sont survenus à Karachi (Pakistan) chez de jeunes adultes. Ces patients musulmans pratiquaient régulièrement l’ablution rituelle, consistant à introduire de l’eau dans les narines. L’infection est probablement survenue lors des ablutions avec de l’eau du robinet. Seuls deux patients ont survécu.
Les recommandations en matière de prise en charge thérapeutique sont fondées sur des résultats d’efficacité médicamenteuse obtenus in vitro, dans des modèles animaux expérimentaux et à partir de données issues de cas cliniques détaillant les traitements ayant été administrés aux rares patients qui ont survécu. L’utilisation combinée de plusieurs médicaments permettrait d’obtenir un effet synergique.
Les rares personnes ayant survécu à une MEAP ont toutes bénéficié d’un traitement utilisant l’amphotéricine B administrée par voie intraveineuse, parfois complétée par une administration par voie intrathécale, c’est-à-dire par injection au niveau lombaire afin que ce médicament atteigne le liquide céphalorachidien.
La MEAP est ainsi souvent traitée par l’association de plusieurs médicaments : amphotéricine B, azithromycine, fluconazole, rifampicine, miltéfosine et dexaméthasone. Malgré ces traitements combinés, le taux de survie reste très faible, autour de 5 %.
Que retenir de ces cas cliniques ? Tout d’abord que cette redoutable infection doit être envisagée chez tout patient présentant un tableau de méningo-encéphalite aiguë avec un antécédent récent d’exposition possible à de l’eau douce, y compris de l’eau de loisirs (comme dans des pataugeoires ou des piscines). Un diagnostic rapide et une prise en charge précoce sont essentiels pour améliorer les chances de survie.
Enfin, il en ressort que pour réduire le risque d’infection, il est essentiel de suivre les recommandations en matière d’irrigation nasale, à savoir utiliser de l’eau distillée, stérilisée ou bouillie puis refroidie.
Pour en savoir plus :
Smith OA, Tillman W, Lewis JB, et al. Notes from the Field : Primary Amebic Meningoencephalitis Associated with Nasal Irrigation Using Water from a Recreational Vehicle – Texas, 2024. MMWR Morb Mortal Wkly Rep. 2025 May 29 ;74(19) :334-335. doi : 10.15585/mmwr.mm7419a4
Dulski TM, Montgomery F, Ramos JM, et al. Fatal Case of Splash Pad-Associated Naegleria fowleri Meningoencephalitis – Pulaski County, Arkansas, September 2023. MMWR Morb Mortal Wkly Rep. 2025 Mar 27 ;74(10) :167-172. doi : 10.15585/mmwr.mm7410a2
Eger L, Pence MA. The Brief Case : A Case of Primary Amebic Meningoencephalitis (PAM) after
Exposure at a Splash Pad. J Clin Microbiol. 2023 Jul 20 ;61(7) :e0126922. doi :
10.1128/jcm.01269-22
iko S, Cope JR, Hlavsa MC, et al. A Case of Primary Amebic Meningoencephalitis Associated with Surfing at an Artificial Surf Venue : Environmental Investigation. ACS ES T Water. 2023 Mar 15 ;3(4) :1126-1133. doi : 10.1021/acsestwater.2c00592
Haston JC, Cope JR. Amebic encephalitis and meningoencephalitis : an update on epidemiology, diagnostic methods, and treatment. Curr Opin Infect Dis. 2023 Jun 1 ;36(3) :186-191. doi : 10.1097/QCO.0000000000000923
Celik Y, Arslankoylu AE. A Newborn with Brain-Eating Ameba Infection. J Trop Pediatr. 2021 Jan
29 ;67(1) :fmaa100. doi : 10.1093/tropej/fmaa100
Jahangeer M, Mahmood Z, Munir N, et al. Naegleria fowleri : Sources of infection,
pathophysiology, diagnosis, and management ; a review. Clin Exp Pharmacol Physiol. 2020
Feb ;47(2) :199-212. doi : 10.1111/1440-1681.13192
Stowe RC, Pehlivan D, Friederich KE, et al. Primary Amebic Meningoencephalitis in Children : A
Report of Two Fatal Cases and Review of the Literature. Pediatr Neurol. 2017 May ;70 :75-79. doi : 10.1016/j.pediatrneurol.2017.02.004
Siddiqui R, Khan NA. Primary amoebic meningoencephalitis caused by Naegleria fowleri : an old enemy presenting new challenges. PLoS Negl Trop Dis. 2014 Aug 14 ;8(8) :e3017. doi :
10.1371/journal.pntd.0003017
Évaluation des risques liés à la présence d’amibes Naegleria fowleri dans les eaux de baignade.
Avis de l’Anses. Rapport d’expertise collective. Novembre 2013.
Centers for Disease Control and Prevention (CDC). Notes from the field : primary amebic meningoencephalitis associated with ritual nasal rinsing – St. Thomas, U.S. Virgin islands, 2012. MMWR Morb Mortal Wkly Rep. 2013 Nov 15 ;62(45) :903.
Yoder JS, Straif-Bourgeois S, Roy SL, et al. Primary amebic meningoencephalitis deaths
associated with sinus irrigation using contaminated tap water. Clin Infect Dis. 2012 Nov ;55(9) :e79-85. doi : 10.1093/cid/cis626
Nicolas M, De Jonckheere JF, Pernin P, et al. Diagnostic moléculaire d’une méningoencéphalite amibienne primitive à l’occasion d’un cas fatal en Guadeloupe. Bull Soc Pathol Exot. 2010 Feb ;103(1) :14-8. doi : 10.1007/s13149-009-0028-1